2018年度介護報酬改定では通所リハビリ・訪問リハビリの運用面での改定が多く行われる。
急性期・回復期後の利用者が今後急増することを踏まえて通所リハビリ・訪問リハビリの機能強化は必須となっている。
しかし、通所リハビリ・訪問リハビリの質の強化は、急性期や回復期と比較してスローペースだったこともあり、通所リハビリ・訪問リハビリにおける運用面の厳格化は遅れている。
そのため、2018年度の改定では運用面の改定が多く行われる予定である。
その一つに、「医師の詳細な指示」を評価するというものがある。
これは、医師が毎回のリハビリテーションに対して、中止基準、リハビリテーション中の留意事項、運動負荷などの詳細な指示を出すことを報酬上、評価するというものだ。
根拠は、「医師が詳細な指示を出すと利用者のADLが向上すること」である(下図 介護給付費分科会 第150回(H29.11.8))。
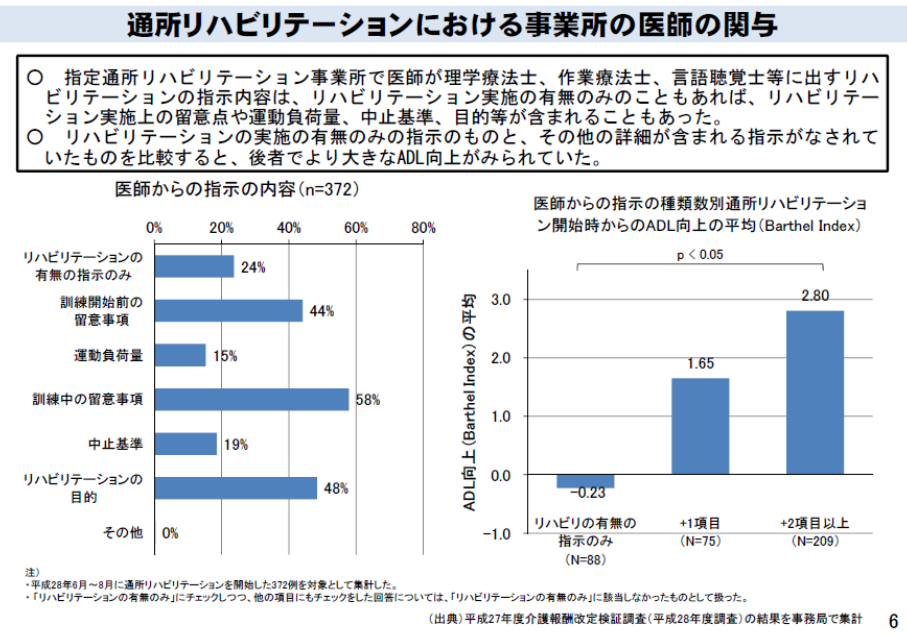 しかし、これは本当か?
しかし、これは本当か?
医師が詳細な指示を出すだけで、ADLが変化するのか?
ADLの変化には様々な交絡要因があることが知られている。
利用者のモチベーション
セラピストの技術
運動継続の支援
利用者の生活環境
利用者の症状の安定
など・・・・これらの要因の総合的な影響がADLの変化として現れてくる。
もし、医師が詳細な指示を出せば、利用者のADLが変化します!という論文投稿しても、リジェクトされるのが関の山である。
厚生労働省はしばしば、このように短絡的なデータを用いて政策を進めようとする。
では、なぜ、この資料では医師の詳細な指示を出した方がADLが変化したのであろうか?
「医師が詳細な指示を出す」ことの背景を考えるとこの答えは出てくる。
リハビリテーションに対する事業所の取り組み姿勢
医師やセラピストの倫理観
リハビリテーションサービスの質へのマネジメント
などが長けていれば、自ずと、医師のリハビリテーションへの関与は増えてくる。
つまり、組織としてリハビリテーションのマネジメントが出来ていないのに、「医師の詳細な指示」さえ、出していれば利用者のADLが上がることは到底あり得ないと考える。
この本質を理解できなければ、「医師の詳細な指示」という書類のチェック欄を作成し、そこに「テキトー」にチェックをいれる行為が横行するだろう。
診療報酬・介護報酬改定はその本質を捉えることに意味がある。
施設基準や加算要件の表面的な理解は、組織運営を悪化させていくだけである。
