医療・介護事業における最大の経営資源は、現場で働く職員である
現場で働く職員の生産性やサービスの質の高さが直結して、経営に影響する
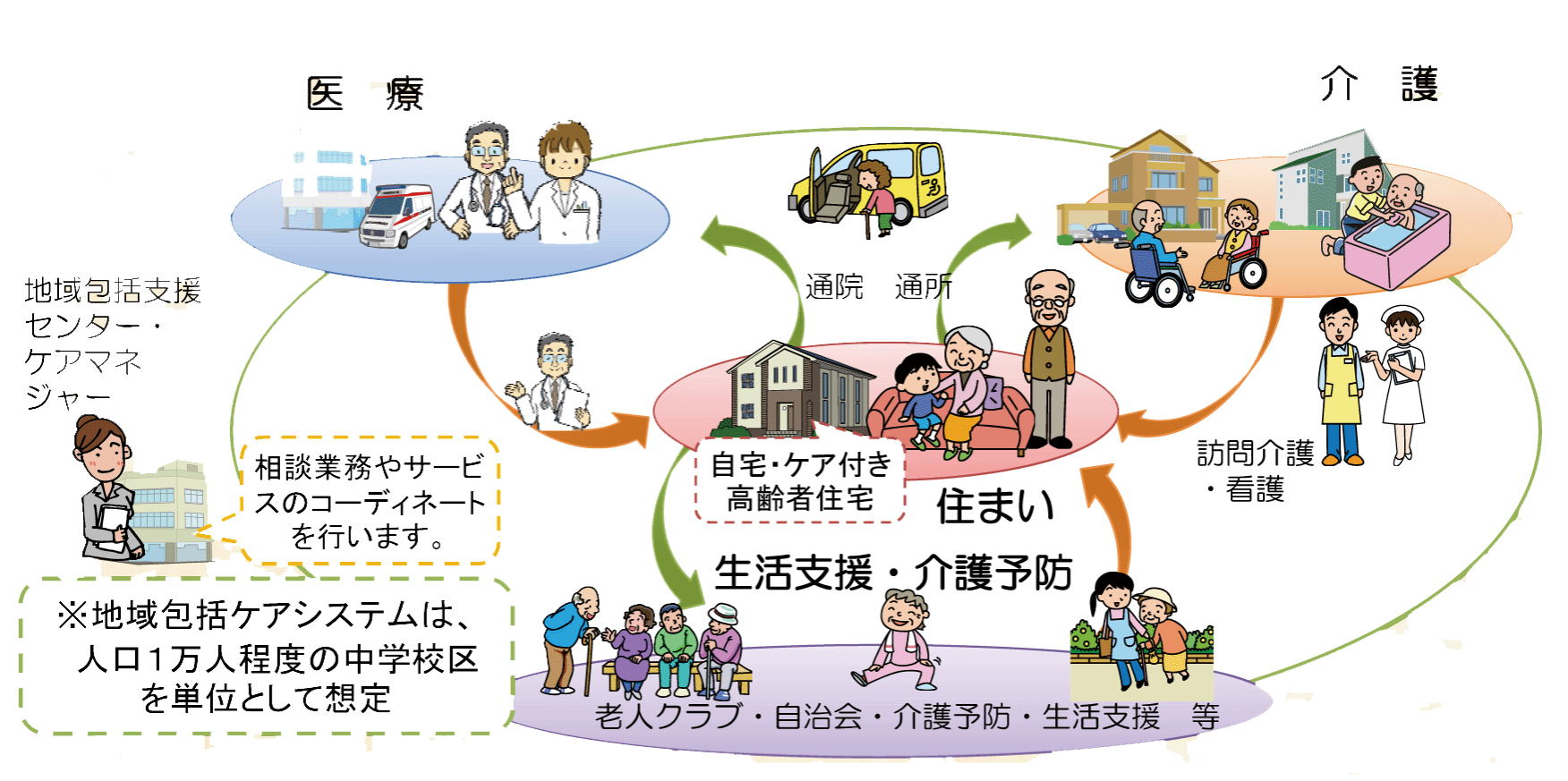
診療・介護報酬改定により医療・介護事業は機能分化が誘導されており、今日においては
医療・介護事業所が担う地域における役割は明確になりつつある
高度急性期では、脳卒中や循環器に特化している病院が増えており
また、在宅医療においてもリハビリテーションや看取りに特化している診療所や訪問看護ステーションも増加している
つまり、同じ病期や時期であっても対象とする顧客を選択している事業所が増加している
専門特化は、マーケティングや事業戦略において必要不可欠であり、適正な事業ポジショニングは今日の医療・介護事業経営では重要である。
しかし、多くの医療・介護事業所は自らが選択した専門領域における人材育成に苦戦している
経営者や運営者はマーケティングの結果、特定領域での事業を決断し、その事業を断行しようとするが、社内的な人材資源が不足しているために事業計画が頓挫するケースが多い
訪問看護ステーションがリハビリテーションに特化する場合でも、理学療法士や作業療法士を単に採用すれば良いという問題ではない
どのようなリハビリテーションに特化するのかという事業領域の定義は明確でなければ、採用も人材育成も曖昧になってしまう
終末期リハビリテーション、脳卒中リハビリテーション、摂食嚥下リハビリテーション・・・・など、どの領域に力を入れていくかによって大きく人材育成戦略は異なる
また、残念ながら多くの理学療法士、作業療法士、言語聴覚士、看護師は自分の技術と経営の融合や最適化など考えていない
しかし、雇われている以上、その組織が求める技術を最優先で高めていくことは従業員の責務である
例えば、整形外科クリニックのリハビリテーション科で上位から3つのリハビリテーションの処方箋が出る疾患は、肩関節周囲炎、腰痛症、変形性膝関節症である
もし、その整形外科クリニックに勤務するセラピストが脳卒中や足関節疾患などの技術を高めていたとすれば、それは院長や事務長から指導されるべきことである
リハビリテーション技術などの医療・介護技術をどのように経営や運営に活かしていくのか?という視点を持たない医療・介護職は市場では重宝されない
ワークシフトでは
定期的にリハビリテーション技術に関するセミナーを開催しています
ご興味がある方は
http://www.workshift.info/seminar/index.html
をご確認ください
リハビリテーション部門コンサルタント
医療・介護経営コンサルタント
ワークシフトプロデューサー
高木綾一
http://www.workshift.info/