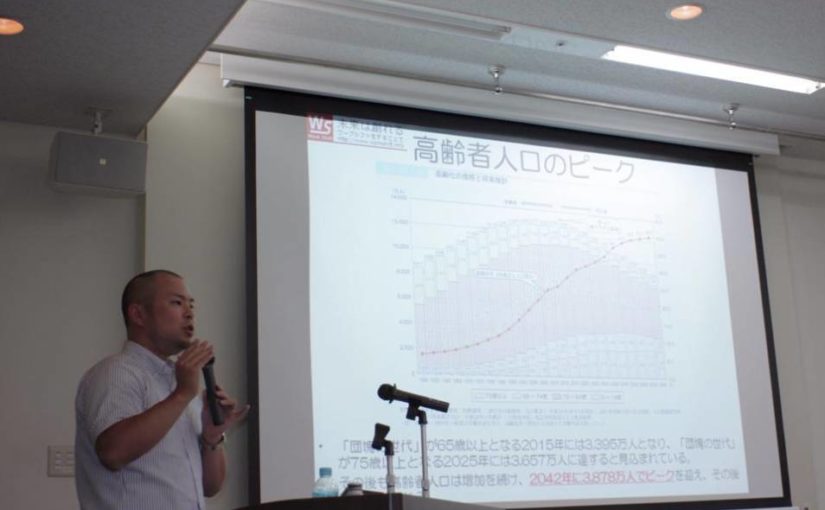
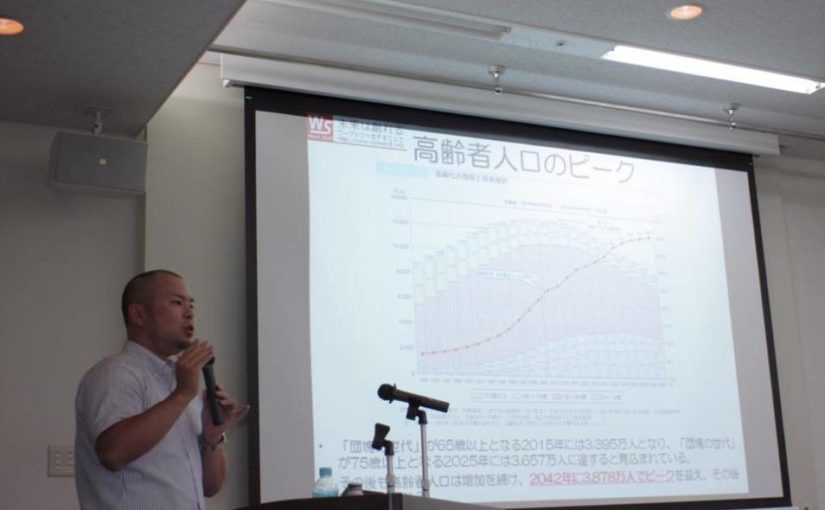
2017年11月3日の日本経済新聞に「訪問介護使いすぎ是正」という衝撃な見出しの記事が掲載された。
要約すると、
サービス付き高齢者向け住宅に住む人は、通常よりも1割程度低い料金で訪問介護サービスを利用することが出来ることから、利用の必要性に関わらず最大回数まで利用している。次回、2018年度改定では1割の減額の計算を廃止し、利用回数を低減化させる。
と言うものである。
前回の2015年度介護報酬改定でも、訪問介護の生活支援の単位数は大幅に低減化しており、生活支援の利用抑制策が矢継ぎ早に導入されている。
生活支援サービスに関しては、従来より次のような問題が議論されてきた。
生活支援サービスを行うことにより、利用者の自立を阻害している事例がある
生活支援サービスは民間企業での行っていることから、介護保険を使用した同様のサービスは民業圧迫ではないか
利用者ごとで生活状況が違うことから、これらのことは必ずしもすべての事例には当てはまらないが、財務省はこれらの理由から生活支援の単価の低減化を主張してきた。
訪問介護サービスの生活支援は、リハビリテーションにおける活動と参加と大きく重なる概念でもある。
リハビリテーションの観点より、生活支援をすることが徹底されていれば、生活支援が自立を阻害しているという事例は最小化できていたかもしれない。
2018年度介護報酬改定では、生活支援の対象の厳格化、自立支援に対する加算、リハビリテーションの介護職の連携がより図られる可能性が高い。
今後、生活支援サービスの課題をリハビリテーション職種がどのように捉え、介護職の方とどのように協業できるか?という視点が大いにリハビリテーション職に求められ、働き方も大きく変わる可能性が高い。
リハビリテーション職種の在宅サービスの在り方はさらに進化が求められる。