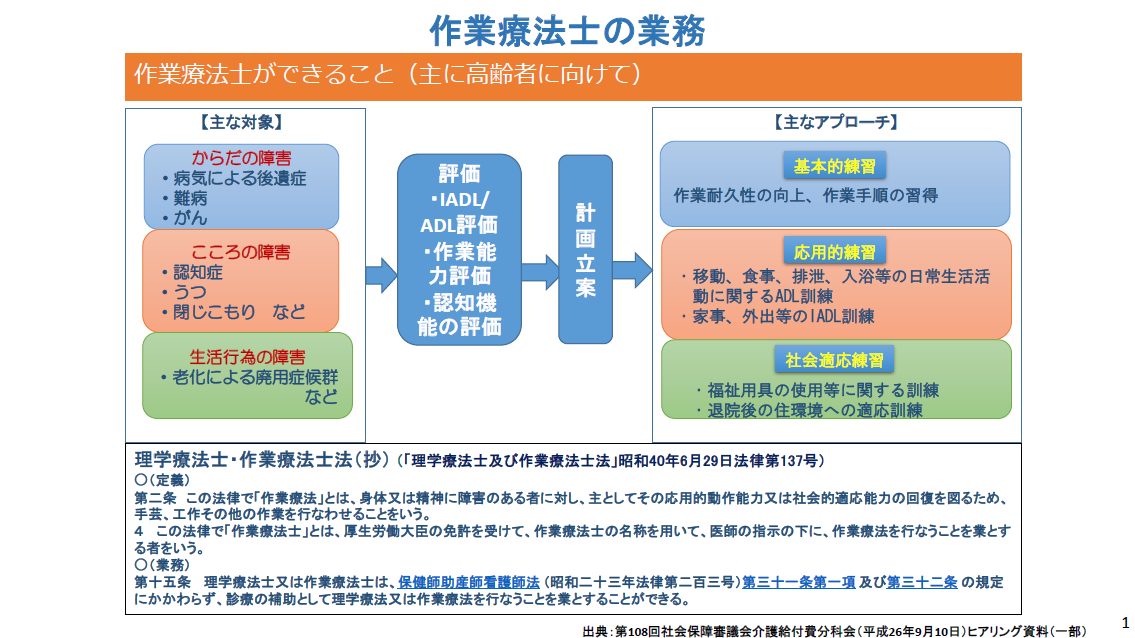
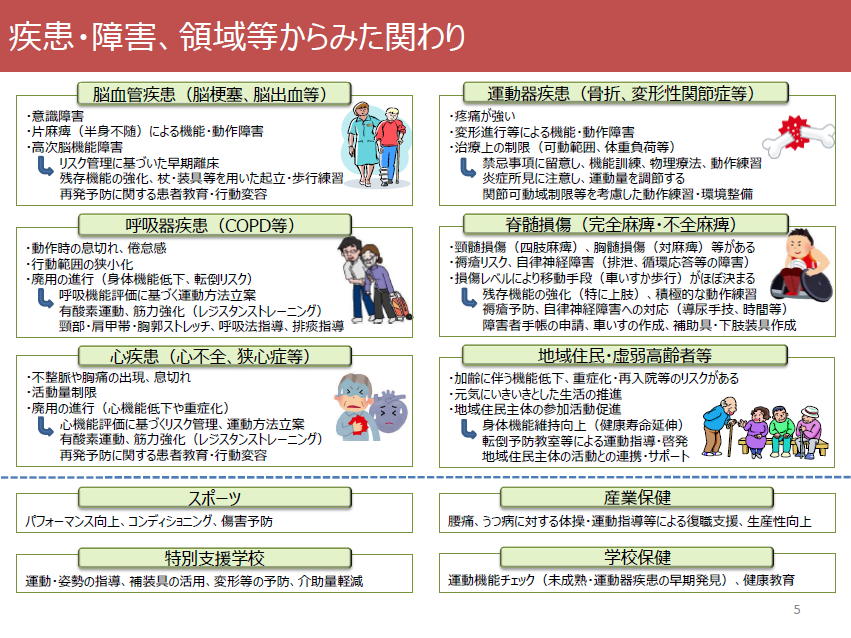
今の職場が嫌なんです
やりたいことができなくて、仕事がしんどいです
組織が方向性を失い、何がしたいのかわからないです
だんだん、働きづらい環境になってきました
と「不満」を口にする理学療法士・作業療法士・言語聴覚士が増えている。
「不満」の理由はたくさんあるだろう。
上司が仕事ができない
職場のノルマがきつい
経営者が金の亡者
職員の人間関係不信
など、リハビリテーション部門や病院・介護の組織には様々な問題がある。
よって、その環境に耐え切れず、ついつい「不満」を口にしてしまうことは理解できる。
問題はそこからである。
そういった「不満」に対して、何らかのアクションを起こすセラピストは数パーセントではないか?
「不満」に対してどうするのか?と質問すると
今後の状況を見極めます
私には何の力もありませんからどうしようもないです
うまく対応していけるよう努力します
などの回答が返ってくる。
結局、現状に満足してるじゃないの!!!と言いたい。
「不満」があってもその解消をしないということは、「実は私は現状に満足している」と言っているようなものである。
不摂生で血糖値が高く、糖尿病のリスクが高いとわかっていても、不摂生に対する何ら対策をとらない人と同じである。
判断すれば、次は決断である。
判断に基づいて、どのような行動をとるかという決断をしなければ、判断は徒労に終わる。
視点を変えると、なんの行動もしないという人は、「何にも行動しない」という決断をしていると言える。
「決断しないことを決断する」決断先延ばし症候群に罹患していると言える。
しかし、決断先延ばし症候群は、職場環境への依存度が高く、自分の人生を自分でコントロールできない状況を加速させ、深刻な他力本願依存症になるだろう。
仕事は、人生の大部分を占める。
その仕事が、他力本願に依存する。
こんな恐ろしいことはない。