令和3年8月25日に開催された中央社会保険医療協議会では「訪問看護の利用者の激増」に対する議論が行われた。
一部の委員からは「訪問看護の利用者の激増は、訪問看護サービスに適していない状態の患者が相当数いるのではないか?」という疑念が持たれている。
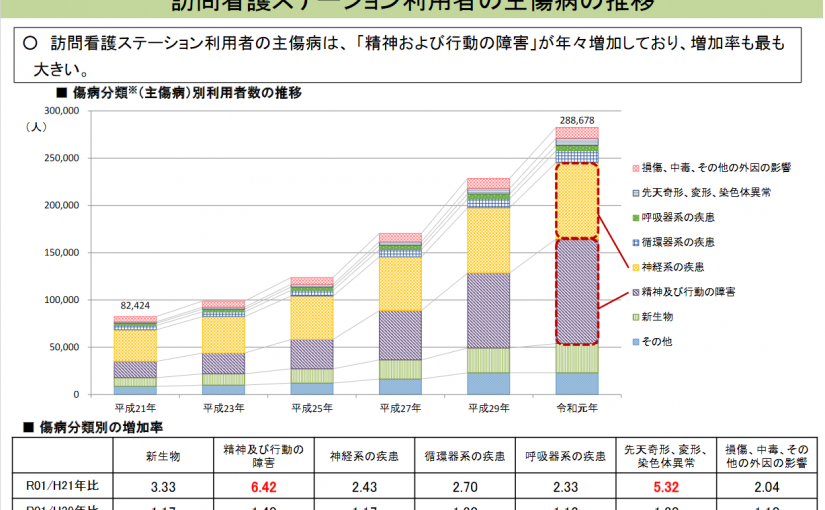
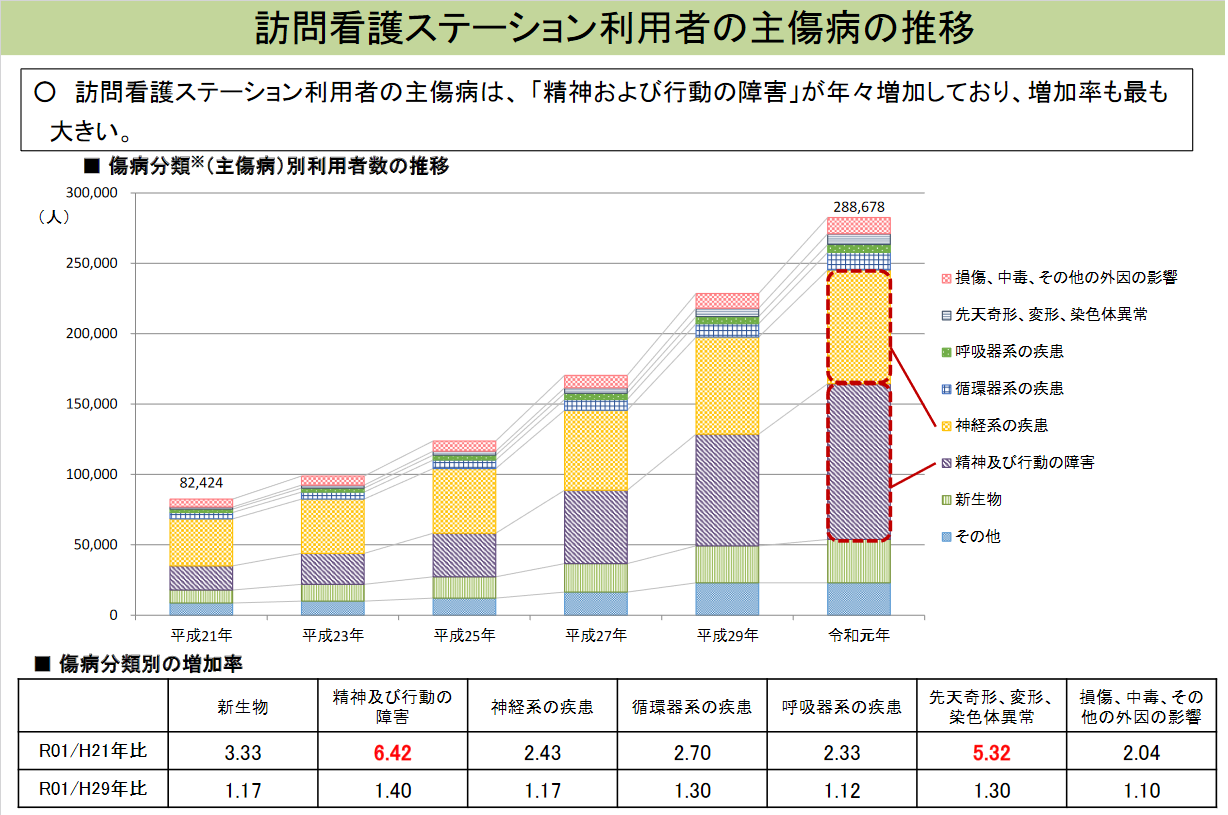
確かに、訪問看護の利用者は激増している(下図)。
特に精神疾患患者の利用者数の増加が著しい。
近年、精神科訪問看護基本療養費を算定する事業所が増えている。
これは訪問看護事業所が増えてきたことにより、利用者の獲得の難易度が上がったため、精神疾患患者の利用者獲得を行う事業所が増えたことや30代から50代の精神疾患が増えており、その在宅での対応のニーズが増えたことが関係している。
ただ、本当に効果的に精神疾患患者に対する訪問看護サービスが適切に行われているか疑念が持たれている。
2020年度診療報酬改定では精神科訪問看護の算定要件となる「GAF尺度」が導入された。
GAF尺度とはGlobal Assessment of Functioningの略で全体的評定尺度と呼ばれるものである。
成人の社会的・職業的・心理的機能を評価するのに用いられている1~100の数値スケールで、数値が大きいほど精神面について健康であると評価される。
2022年度診療報酬改定では、GAF尺度が適切に運用されているかについて議論が行われ、精神疾患患者の訪問看護利用抑制について検討される可能性がある。
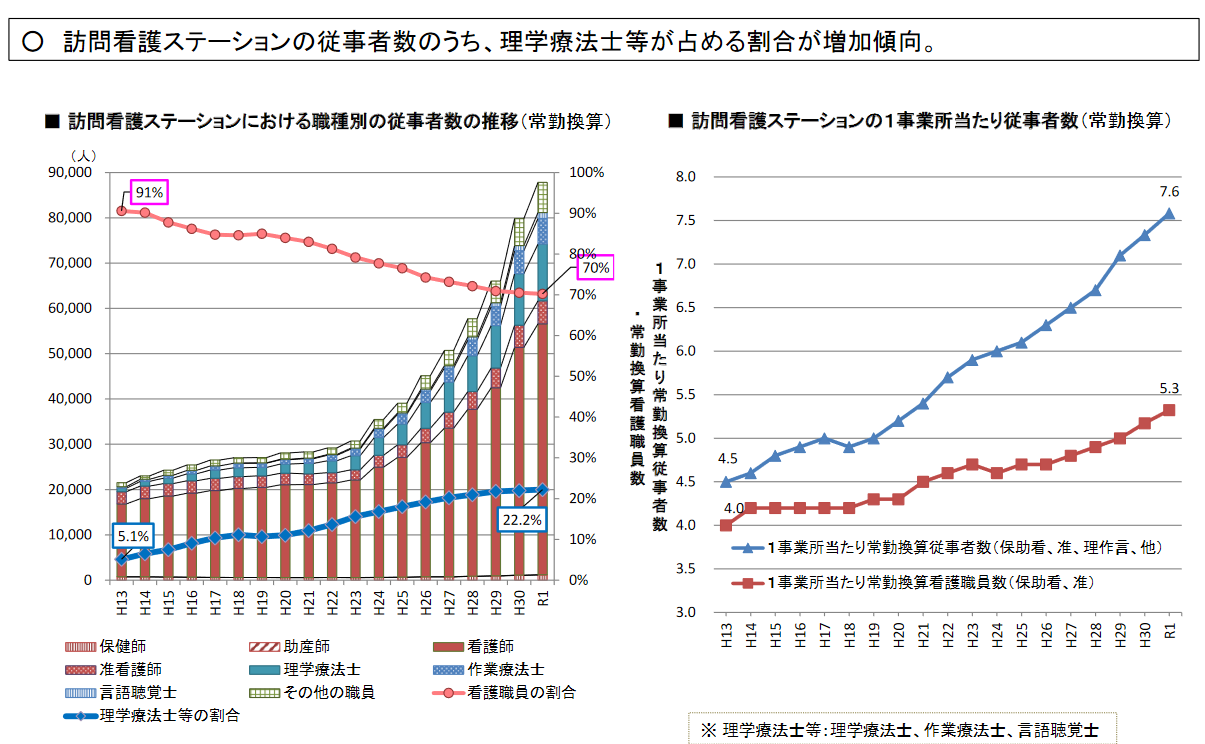
また、訪問看護事業所の理学療法士等のリハ職が占める割合の増加も議論の対象である。
看護職員数の多い訪問看護ステーションは機能強化型訪問看護管理療養費の届け出を行っている率が高い。
訪問看護は「重度者や終末期」への対応が本来の役割と考えられており、近年は医療保険の機能強化型訪問看護管理療養費、介護保険の看護体制強化加算の算定が推進されている。
したがって、理学療法士等が占める割合が多い訪問看護事業所は訪問看護のあるべき姿として不適切であるという考えが加速している。
2020年度診療報酬改定および2021年度介護報酬改定でも訪問看護は適正化を図る改定内容が相次いだ。
2021年度診療報酬改定では、訪問看護適正化の措置がさらに加速すれば、2024年度診療報酬・介護報酬同時改定にも大きく影響する。
精神疾患患者の利用者を急増させている
リハビリ職種の割合が高い
重症患者が少なく要支援者の利用者多い
重度者対応ができる看護師、リハ職が少ない
等の訪問事業所は近い将来存続の危機が訪れるかもしれない。
株式会社WorkShift 代表取締役
国家資格キャリアコンサルタント
リハビリテーション部門コンサルタント
医療・介護コンサルタント
理学療法士
認定理学療法士(管理・運営)
呼吸療法認定士
修士(学術/MA)(経営管理学/MBA)
関西医療大学保健医療学部 客員准教授