「高齢者が増えているはずなのに利用者がなぜ増えない?」
「儲かると聞いていたので参入したのに利益が出ないじゃないか?」
「介護事業の需要は増加しているはずなのに、なんで利用者紹介が少ないのだ?」
介護事業の経営者や管理者が、よく話す愚痴である。
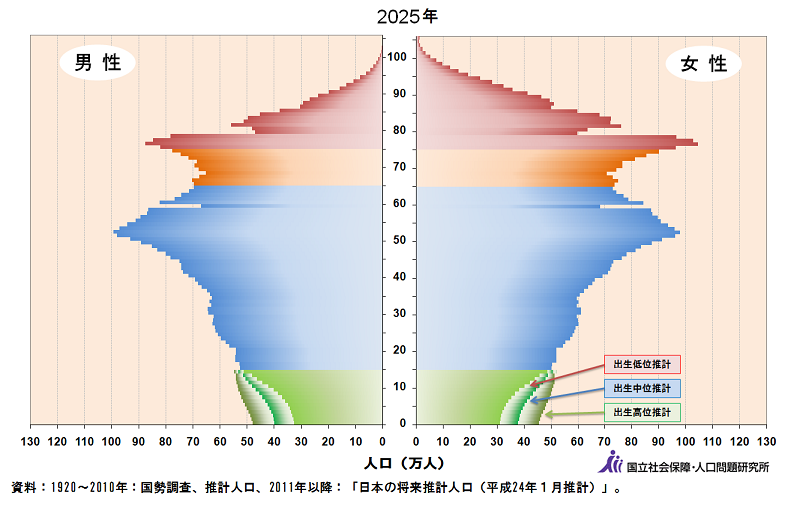
2025年に後期高齢者が、爆発的に増加する2025年問題。
この問題を乗り越えるために、国は様々な施策を講じている。
当然、地域包括ケアシステムの構築には、介護関連事業が欠かせない。
そのため、介護関連事業への参入件数は増加の一途を辿っており、通所介護・訪問看護・サービス付き高齢者向け住宅が過剰供給された地域が増えてきている。
多くの介護関連事業者は、「高齢者が増えるから必ず儲かる」という本音で介護関連事業に参入している。
しかし、世の中の多くの介護関連事業所の経営の実態は相当厳しい。
2016年1月から8月までに倒産した介護事業者が62件に上り、過去最多のペースとなっている(東京商工リサーチ)
介護関連事業の経営が厳しくなるのは当然である。
なぜならば、今はまだ2025年ではないからである。
急激に後期高齢者が増加する2025年より、手前の時期に相当数の企業や個人が介護関連事業に参入しているため、業界はレッドオーシャンになっているのだ。
すなわち、2025年までのレッドオーシャン時代に、シェアを取った介護関連事業者が2025年にブルーオーシャンの状態になると言える。
将来の圧倒的シェア獲得によるブルーオーシャン実現のために、今はレッドオーシャンでガチンコ対決をしているのが介護関連事業所の実情である。
通所介護・訪問看護・サービス付き高齢者向け住宅は明らかに過剰供給である。
だから、経営能力が乏しいところは、稼働率が上がらない。
2025年の後期高齢者数のファーストピークまでに、如何ににシェアと取るか。
これが、介護関連事業者の生き残る唯一の戦略である。