医療・介護の在宅シフトが加速している。
診療報酬・介護報酬改定により、在宅医療・介護の流れが構築されているが、最も効果的な政策は、「病床を調整する」ことである。
現在、地域医療構想に関して、各都道府県で検討されており、2016年度末までには各都道府県より、将来的な病床の整理に関する具体的な数値が発表される。
それに先駆けて、国は将来的な医療・介護の必要病床数を何度も提示している。
2016年6月15日に開催された「第五回 医療・介護情報の活用による改革の推進に関する専門調査会」では、新たな病床の在り方に関する報告が行われた(下図)。
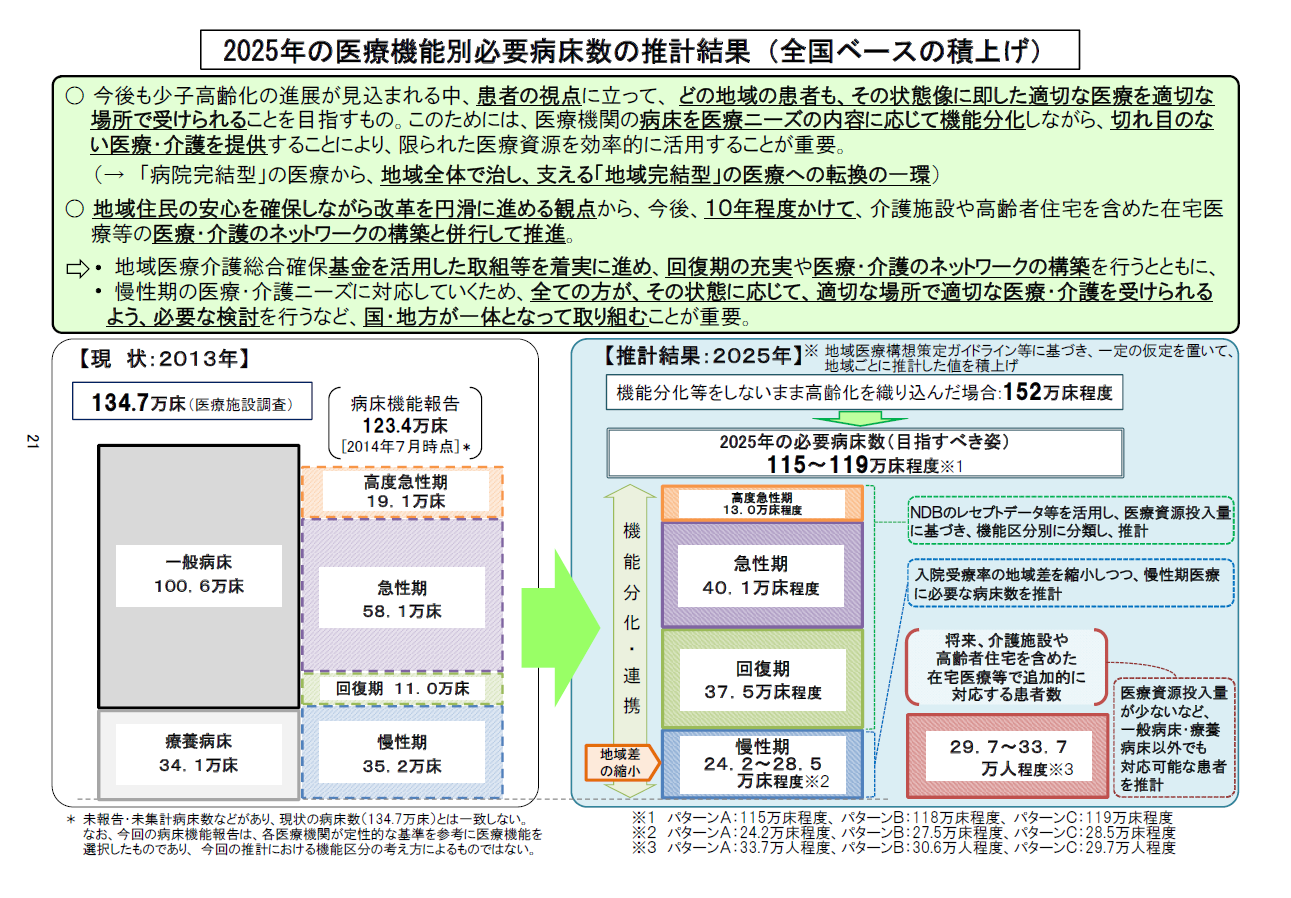 第五回 医療・介護情報の活用による改革の推進に関する専門調査会 資料
第五回 医療・介護情報の活用による改革の推進に関する専門調査会 資料
注目するべきは、以下の点である。
1)高度急性期・急性期機能の削減が著しい
2)回復期機能の増加が著しい ※地域包括ケア病棟を相当数含む。
3)慢性期機能の削減が著しい
4)介護施設・高齢者住宅での医療機能の増加が著しい
今回の報告と昨今の診療報酬改定・介護報酬改定の流れと合わせると
1.高度急性期・急性期・慢性期は医療必要度の高い人への対応
2.回復期機能は回復期リハビリテーション病棟を強化するのではなく、地域包括ケア病棟による多様な疾患・症状を持つ人への対応
3.介護施設や高齢者住宅にて重度者への医療の提供
という意図を読み取ることができる。
将来的な高齢者の減少と若年層の減少を考えると、日本国にこれほど病床がいらないことは理解できる。
問題は、在宅医療、在宅介護、予防医療、終末期医療に関するハード面とソフト面が整っていないことである。
病床機能の転換は、医療・介護業界で働く人のソフト面の転換も必要としている。
地域医療構想や政府の政策を読み取り、医療機関や介護事業所は、マネジメントや人材育成の強化に乗り出さなければ、これから急変する医療・介護情勢の変化についていけなくなるだろう。








